Косточка на стопе — вальгусная деформация пальца стопы
Выпирающая, болезненная косточка на большом пальце ноги — проблема, которая знакома многим женщинам и мужчинам. Как и почему появляется эта «шишка». Наша клиника знает ответы на эти вопросы.
На научном языке данная «шишка» называется — вальгусной деформацией пальца стопы «Hallux valgus». Никакой «шишки» на ноге нет. Это только так кажется. На самом деле — это отклонение первой плюсневой кости стопы во внутреннюю сторону с одновременным наклонением большого пальца к наружной стороне. Если на проблему сразу не обратить внимание, то ситуация со временем только ухудшится. Постепенно косточка будет все сильнее выпирать, и остальные пальцы стопы так же будут деформироваться и как бы «наезжать» друг на друга. Это не только уродует ногу, но и причиняет сильную боль при ходьбе. А кроме того создает невероятные трудности при выборе обуви.
Бывает, что косточку на большом пальце ноги принимают за артроз, подагру или отложение солей. Поставить диагноз может только грамотный врач-ортопед на основании визуального осмотра и рентгена стоп, а также анализа крови.
Также в развитии данного заболевания играет роль наследственный фактор: если у мамы и бабушки были подобные проблемы, то вы однозначно в группе риска. Не стоит думать, что шишки на ногах — это возрастная проблема. Достаточно часто деформация большого пальца ноги проявляется и у молодых девушек лет 12-15-ти. В этом случае за лечение необходимо браться довольно таки рано, после 20 лет, т.к. прогрессирование будет быстрее в молодом возрасте.
Провоцирующими причинами образования косточки на большом пальце ноги является- избыточный вес, длительная ходьба в неудобной обуви или на каблуках, перенесенные заболевания хрящевой ткани сустава, а также плоскостопие.
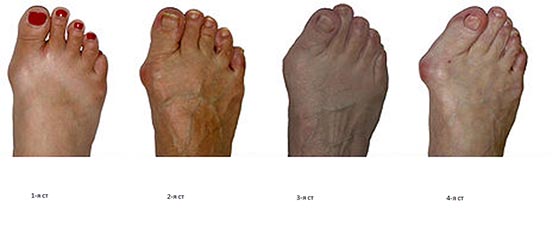
Стадии вальгусной деформации большого пальца ноги:
Первая стадия: смещение не больше 15 градусов. Неприятных ощущений нет, только эстетическое неудобство.
Вторая стадия: смещение до 20 градусов. При длительной ходьбе появляются болевые ощущения.
Третья стадия: смещение до 30 градусов. Косточка не дает ходить, болит, подобрать удобную обувь становится непросто.
Четвертая стадия: смещение больше 30 градусов. Постоянная боль и непрекращающийся воспалительный процесс приносят мучения даже в состоянии покоя. Деформация начинает затрагивать и другие фаланги пальцев.
Лечение вальгусной деформации стопы
Существует масса видов лечения вальгусной деформации большого пальца, однако они больше всего подходят для профилактики прогрессирования данного заболевания, чем для полноценного лечения.
Если деформация небольшая, то ее можно скорректировать и замедлить процесс прогрессирования при помощи различных ортопедических средств. Например, очень эффективно на начальной стадии заболевания ношение ночного отводящего бандажа, который фиксирует большой палец ноги в правильном положении. Для каждодневной носки существуют специальные корригирующие силиконовые прокладки, которые защищают от давления косточки обувью и формируют правильное расположение большого пальца, а также различные межпальцевые перегородки.
При любой стадии развития заболевания, обязательно надо носить ортопедические стельки. Они не только помогут правильно распределить нагрузку на стопу, разгружая проблемную зону, но и снимут напряжение с суставов ног и позвоночника.
Тем не менее, на сегодняшний день наиболее эффективным методом лечения «шишек» на ноге является хирургическая коррекция. Существует более 200 методик, наиболее распространенная из которых — остеотомия — укорочение первой плюсневой кости и возвращение пальца в нормальное положение.
В нашей клинике мы максимально индивидуально подходим к каждому пациенту, и используем именно ту технику операции, которая показана данному пациенту.
Одной из наиболее популярных техник остеотомии 1-й плюсневой кости является SCARF остеотомия.
SCARF остеотомия представляет собой Z-образную остеотомию 1-й плюсневой кости.
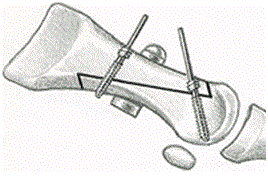
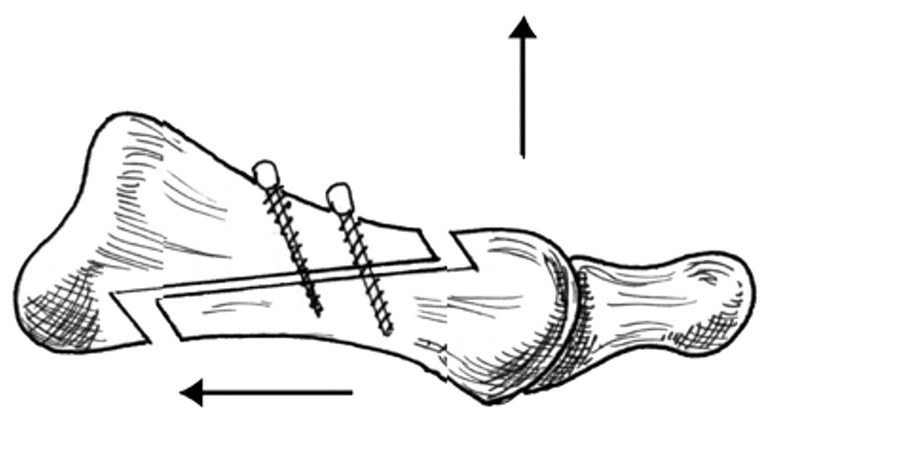
Операция осуществляется следующим образом: вначале производится Z-образная резекция первой плюсневой кости, в результате чего головка кости отделяется от основной ее части. Затем резецированный участок перемещается в сторону и ротируется таким образом, чтобы добиться максимальной конгруэнтности суставных поверхностей головки плюсневой кости и первой фаланги. Затем кость фиксируется в этом положении с помощью винтов. Избыток костной ткани с медиальной стороны удаляется.
Так же есть методика шевронной остеотомии первой плюсневой кости (V-образная остеотомия, операция Austin), она показана для исправления слабо, либо умеренно выраженной вальгусной деформации большого пальца стопы, позволяя скорректировать угол между первой и второй плюсневыми костями.
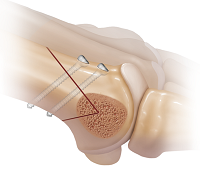
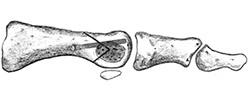
Операция начинается V-образного распила первой плюсневой кости вблизи ее головки. Затем дистальный участок кости перемещается на нужное расстояние в поперечном оси кости направлении. Костные отломки фиксируются в требуемом положении с помощью винтов. Избыток костной ткани с медиальной стороны удаляется. По окончании вмешательства производится капсулорафия — удаление лишней ткани суставной капсулы и наложение швов на нее с целью придания правильного положения большому пальцу.
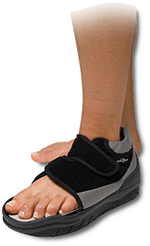 «Реконструкцию» стопы во многих клиниках проводят закрытым способом, то есть с помощью небольших проколов. Кость скрепляют специальными винтами, которые не надо потом удалять. После операции гипс, как это было раньше, не накладывают. Послеоперационный период в среднем составляет где-то два-три месяца. Первое время — это ношение специальной послеоперационной обуви, в которой нет нагрузки на передний отдел стопы. Затем можно переходить на ортопедическую обувь.
«Реконструкцию» стопы во многих клиниках проводят закрытым способом, то есть с помощью небольших проколов. Кость скрепляют специальными винтами, которые не надо потом удалять. После операции гипс, как это было раньше, не накладывают. Послеоперационный период в среднем составляет где-то два-три месяца. Первое время — это ношение специальной послеоперационной обуви, в которой нет нагрузки на передний отдел стопы. Затем можно переходить на ортопедическую обувь.
В нашей клинике мы сделаем все, для того чтобы постоперационный период протекал максимально быстро и легко.
Я помогу Вам при острых и хронических травматологических заболеваниях, травмах, определю тактику безоперационного или хирургического лечения, подготовлю и проведу плановые операции, окажу экстренную травматологическую помощь.